
「マスクの中で自分の息のニオイが気になる」「家族に口が臭いと言われてショックを受けた」
このような悩みは、非常にデリケートでありながら、日常生活の質を大きく下げる深刻な問題です。ドラッグストアには口臭ケア用品が溢れていますが、それらを使っても一時的な効果しか得られず、根本的な解決に至らないことが多いのではないでしょうか。
実は、慢性的な口臭の9割以上は、お口の中の病気や環境に原因があると言われています。つまり、原因を突き止めずに消臭スプレーを使い続けるのは、火事が起きているのに警報機を止めているようなものです。歯科医院で行う「口臭外来」や専門的な検査は、まさにこの火元を特定するための捜査活動です。
ここでは、一般的にはあまり知られていない、歯科医院での本格的な「口臭検査」の全貌をご紹介します。ニオイを数値化し、科学的な根拠に基づいて治療をスタートさせることが、爽やかな息を取り戻すための最短ルートなのです。
目次
1. レントゲン撮影で骨の状態と歯根の病巣を確認
口臭の相談で歯科医院を訪れた際、最初にレントゲン撮影を求められて「ニオイの相談なのになぜレントゲン?」と疑問に思う方もいらっしゃるかもしれません。しかし、口臭の原因の多くは、肉眼では絶対に見えない「歯茎の下」や「骨の中」に潜んでいるのです。
歯科用レントゲン(パノラマレントゲンやデンタルレントゲン)は、歯や骨の状態を透視することで、口臭の発生源となっている隠れた病巣をあぶり出すための必須アイテムです。
見えない「ニオイの貯蔵庫」を発見する
口の中を一見しただけではきれいに見えても、レントゲンを撮ると深刻な問題が見つかることが多々あります。特に以下の3つの状態は、強烈な口臭の原因となりますが、レントゲンなしでは発見が困難です。
進行した歯周病の「水平的骨吸収」と「垂直的骨吸収」
特に歯周病においては、骨の溶け方を見ることで、そのニオイの深刻度が推測できます。
- ● 水平的骨吸収: 全体的に骨が下がっている状態。全体からジワジワとニオイが発生します。
- ● 垂直的骨吸収: 特定の歯の周りだけ深く骨が溶けている状態。ここに深いポケットが形成され、酸素を嫌う「嫌気性菌」が爆発的に増殖し、卵が腐ったような強烈な悪臭(硫化水素など)を放ちます。
「自分は毎日歯を磨いているから大丈夫」と思っていても、骨の状態までは分かりません。レントゲン撮影は、隠れた悪臭の元凶を「見える化」するための、最初の、そして最も重要なステップなのです。
関連記事:予防歯科と定期検診で守る口腔の健康|虫歯・歯周病を未然に防ぐために知っておきたいこと
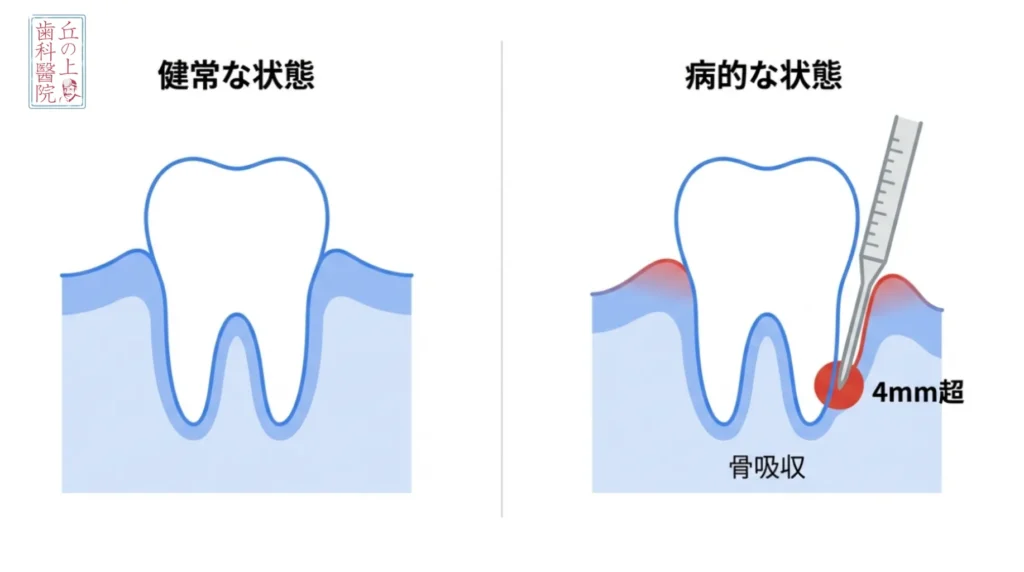
2. 歯周ポケットの深さを測るプロービング検査
レントゲンで骨の状態を把握したら、次は「歯周ポケット検査(プロービング検査)」を行います。歯科医院で「チクチクしますよ」と言われながら、歯と歯茎の間に細い器具を入れられた経験がある方も多いでしょう。
この検査は、単に歯周病の進行度を測るだけでなく、「口臭の発生源がどこにあるのか」をピンポイントで特定する作業でもあります。
細菌の「巨大マンション」を探す
健康な歯茎の場合、歯と歯茎の隙間(ポケット)は1mm〜3mm程度です。この深さなら、歯ブラシやフロスで酸素を送り込むことができ、ニオイの原因となる「嫌気性菌(けんきせいきん)」の繁殖を抑えることができます。
しかし、ポケットが4mm以上になると状況は一変します。そこは酸素が届かない、嫌気性菌にとっての楽園となります。さらに6mmを超えると、それはもはや細菌の「巨大マンション」です。深くなればなるほど、酸素を嫌う凶悪な菌が増え、タンパク質を分解して揮発性硫黄化合物(VSC)という毒ガスを大量に放出します。これが、いわゆる「歯周病特有のドブのようなニオイ」の正体です。
「6点法」で死角をなくす
精密な検査では、1本の歯につき1箇所だけでなく、周囲6箇所(頬側3点、舌側3点)の深さを測定します。なぜなら、歯周病は局所的に進行することが多く、「表側は浅いけれど、裏側だけ深い」といったケースが珍しくないからです。
この「局所的に深いポケット」こそが、本人が気づきにくい口臭の発生源です。全体的には健康に見えても、たった1箇所の深いポケットから強烈なニオイが漏れ出していることがあります。プロービング検査によって、この「ニオイの煙突」を見つけ出し、集中的にケアすることが口臭治療の鍵となります。
ポケットの深さと口臭リスク
● 1〜3mm(健康):
リスク低。毎日のケアで維持可能。
● 4〜5mm(軽度〜中等度):
リスク中。歯ブラシが届かず、歯石除去が必要。ニオイが出始める。
● 6mm以上(重度):
リスク高。強烈な悪臭を放つ可能性大。外科的な処置が必要になることも。
3. 出血の有無で歯茎の炎症レベルを判定する
プロービング検査と同時に確認している重要な指標があります。それが「BOP(Bleeding on Probing)」、つまり「検査時の出血の有無」です。 「歯医者で検査されたら血が出た、痛かった」と不満に思う方もいるかもしれませんが、実はこの出血こそが、口臭の強度と密接に関係しているのです。
血そのものが「ニオイの餌」になる
健康な歯茎は引き締まっており、プローブ(検査器具)を挿入しても出血しません。出血するということは、歯茎の内部で炎症が起き、毛細血管が充血して脆くなっている証拠です。つまり、そこに「潰瘍(傷口)」があるのと同じ状態です。
さらに悪いことに、血液中のタンパク質や鉄分は、歯周病菌にとって最高のご馳走です。出血があるということは、細菌にエサを与え続けているようなもので、菌は爆発的に増殖し、さらにガスを発生させます。また、血液そのものが持つ「生臭いニオイ(血なまぐささ)」も口臭に混ざり合い、独特の不快な臭気を作り出してしまいます。
炎症レベルの判定基準
歯科医師や歯科衛生士は、この出血の程度をパーセンテージなどで記録し、炎症の活動性を評価しています。
「歯磨きの時に血が出る」という自覚症状がある方は、口臭予備軍ではなく、すでに「口臭発生中」である可能性が高いと考えてください。歯科医院での治療によって、このBOP(出血)をゼロに近づけることが、口臭を消すための最も確実な指標となります。
4. 位相差顕微鏡で口内細菌の種類と活動性を観察
「敵を知り己を知れば百戦危うからず」と言いますが、口臭治療においても、敵である「細菌」の正体を知ることは非常に重要です。そこで活躍するのが、「位相差顕微鏡(いそうさけんびきょう)」です。
これは、患者様のお口の中のプラーク(歯垢)をほんの少し採取し、その場でモニターに映し出して、生きたままの細菌を観察できる特殊な顕微鏡です。
自分の口の中で菌が動いている衝撃
初めてこの検査を受けた患者様の多くは、モニターを見て絶句されます。画面の中では、無数の細菌がうごめいているからです。 特に口臭が強い方や歯周病が進行している方のプラークには、以下のような特徴的な菌が多く見られます。
- ● スピロヘータ: らせん状で、クルクルと活発に動き回る菌。重度歯周病の指標であり、強烈な悪臭の原因となります。
- ● 運動性桿菌(かんきん): 棒状の動き回る菌。これも活動性が高い状態を示します。
逆に、健康で口臭の少ない方のお口の中は、球菌(丸い菌)が中心で、あまり動き回る菌がいません。
「除菌」への強力な動機づけ
この検査の最大の目的は、診断だけでなく、患者様の治療へのモチベーションを高めることにあります。
「口の中に菌がいますよ」と言葉で言われるのと、実際に自分の口の中でウヨウヨ動く菌を見るのとでは、危機感が全く違います。「この菌を減らさなければ!」と強く意識することで、毎日の歯磨きの質が変わり、治療への協力度が高まります。
また、治療が進むにつれて、顕微鏡の中の菌が減り、動きが止まっていく様子を確認できるため、「良くなっている」という実感が湧きやすいのも大きなメリットです。科学的な視覚情報は、口臭治療を継続するための大きな力となります。
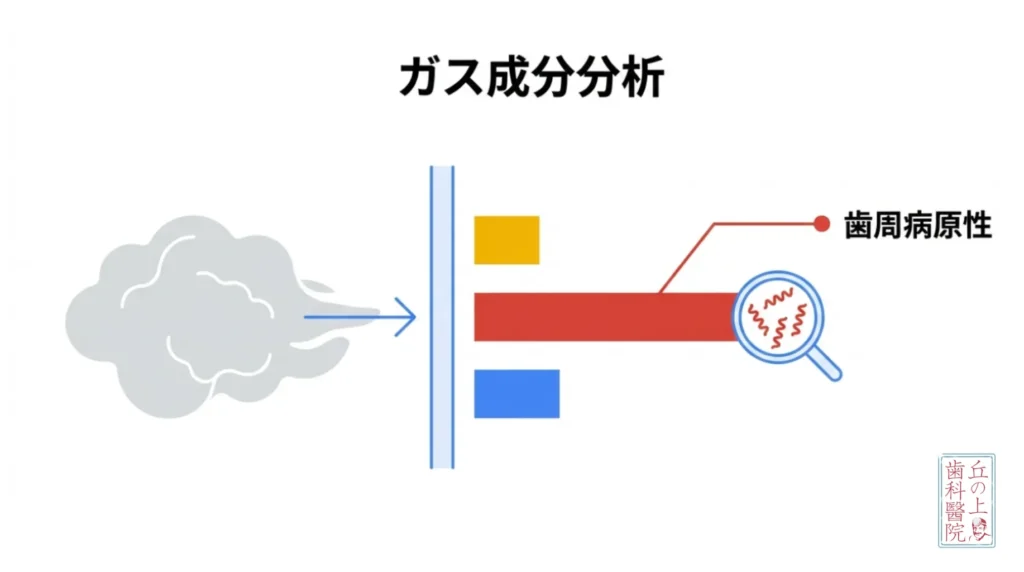
5. 口臭測定器オーラルクロマ等によるガス成分分析
「口が臭い気がする」という主観的な悩みを、「どのくらいの強さで」「どんな種類のニオイなのか」という客観的なデータに変えるのが、口臭測定器の役割です。歯科医院では、「オーラルクロマ」や「ブレレスロトロン」といった高精度の測定器が導入されています。
3大ガス成分を分離して測定する
口臭の主な原因となるのは「揮発性硫黄化合物(VSC)」と呼ばれるガスです。オーラルクロマなどの測定器は、このVSCを以下の3つの成分に分離して測定することができます。これにより、ニオイの原因がどこにあるのかを特定できるのです。
「気のせい」を診断する自臭症の鑑別
口臭治療においてもう一つ重要なのが、実際には口臭がないのに「自分は臭い」と思い込んでしまう「自臭症(じしゅうしょう)」の診断です。
測定器を使って数値が「ゼロ」あるいは「正常範囲内」であることを示せば、患者様は「自分のニオイは他人に迷惑をかけていないんだ」と客観的な安心感を得ることができます。この「数値による保証」は、メンタルケアの側面からも非常に大きな意味を持ちます。
逆に、数値が高い場合は、「硫化水素が多いから舌磨きを頑張りましょう」「メチルメルカプタンが高いから歯周病治療を徹底しましょう」と、具体的な対策を立てることができます。感覚ではなくデータに基づく治療こそが、口臭解決への確実な一歩となります。
6. 唾液の分泌量と緩衝能を調べるサリバテスト
口臭を語る上で絶対に無視できない存在、それが「唾液」です。唾液は単なる水分ではなく、口の中を洗い流し、細菌の繁殖を抑え、歯を守るための「天然の万能薬」です。もし、あなたの口臭の原因が「唾液の質や量」にあるとしたら、いくら歯磨きを頑張っても根本的な解決にはなりません。
サリバテスト(唾液検査)では、唾液の持つ「量」と「質(防御力)」を数値化し、お口の中が細菌にとって住みやすい環境になっていないかを詳しく調べます。
「天然のシャワー」が枯れていないか
まずは分泌量の測定です。味のないガム(パラフィン)を5分間噛み続け、その間に出た唾液をすべて容器に吐き出して量を測ります(刺激時唾液)。また、安静時にじわじわと出る量(安静時唾液)を測ることもあります。
唾液が少ない「ドライマウス」の状態にあると、口の中の自浄作用(洗い流す力)が働きません。すると、食べカスや剥がれ落ちた粘膜が長時間口の中に留まり、細菌によって腐敗させられてしまいます。これが、朝起きた時や空腹時、緊張した時に口が臭くなる主な原因です。
酸を中和する力「緩衝能」を見る
量だけでなく、「質」も重要です。特に注目すべきは「緩衝能(かんしょうのう)」です。これは、食事によって酸性になった口の中を、中性に戻そうとする力のことです。
緩衝能が低いと、食後の酸性状態が長く続き、歯が溶けやすくなる(虫歯リスク)だけでなく、酸を好む細菌が活性化しやすい環境になります。検査紙(テストストリップ)に唾液を垂らし、その色の変化で、あなたの唾液がどれくらいの「中和力」を持っているかを判定します。
自律神経との密接な関係
唾液検査の結果から、患者様のストレス状態が見えてくることもあります。唾液の分泌は自律神経によってコントロールされているため、緊張やストレスが続くと「交感神経」が優位になり、ネバネバした少量の唾液しか出なくなります。
逆にリラックスしている時は「副交感神経」が働き、サラサラした洗浄力の高い唾液がたっぷり出ます。検査結果が悪かった場合、単に口の中だけの問題と捉えず、睡眠不足や生活リズムの乱れなど、ライフスタイル全体を見直すきっかけにすることも、口臭治療の重要なプロセスです。
関連記事:クリーニングで口臭予防!口の中を清潔に保つためのポイント
7. 咬合検査で噛み合わせのバランスをチェック
「口臭と噛み合わせなんて関係あるの?」と驚かれるかもしれません。しかし、噛み合わせの不調和は、特定の歯に過剰な負担をかけ、そこから歯周病を悪化させる「トリガー(引き金)」となることが非常に多いのです。
口臭治療の一環として行われる咬合検査では、どの歯がどのくらいの強さで当たっているか、顎の動きに無理がないかを精密に分析します。
「外傷性咬合」が作る深いポケット
一部の歯だけが強く当たりすぎている状態を「外傷性咬合(がいしょうせいこうごう)」と呼びます。強い力がかかり続けると、その歯を支えている骨が悲鳴を上げ、急速に溶け始めます。
すると、その部分だけ極端に深い歯周ポケット(垂直性骨欠損)が形成されます。ここは歯ブラシが届かない「細菌のシェルター」となり、嫌気性菌が大量に繁殖して強烈なニオイを放つのです。全体的に歯茎がきれいでも、たった1本の「強く当たっている歯」が口臭の原因だった、というケースは珍しくありません。
TCH(歯列接触癖)の確認
検査では、噛み合わせの形だけでなく、「日常の癖」もチェックします。特に問題となるのが「TCH(Tooth Contacting Habit)」、つまり無意識のうちに上下の歯を接触させてしまう癖です。
通常、リラックスしている時の人間の歯は、上下が触れ合わず2〜3mm離れています。しかし、ストレスや集中によって常に歯を合わせていると、歯根膜や咀嚼筋に持続的な負担がかかります。これが唾液の分泌を抑制したり、歯周病を進行させたりして、間接的に口臭を引き起こす要因となります。
噛み合わせと口臭の負の連鎖
- 特定の歯に過重負担がかかる
(早期接触や歯ぎしりなど) - 支える骨が溶け、深いポケットができる
(通常の歯周病よりも進行が早い) - 酸素を嫌う菌が増殖し、ガス(口臭)を発生させる
(ブラッシングだけでは改善しない)
咬合調整による改善
もし検査でバランスの悪さが判明した場合、ごくわずかに歯を削って当たりを調整したり(咬合調整)、就寝時にマウスピース(ナイトガード)を装着して負担を分散させたりする処置が提案されます。
「歯を削る」と聞くと抵抗があるかもしれませんが、髪の毛1本分(数十ミクロン)の調整で、劇的に負担が減り、歯周ポケットの改善(=口臭の消失)につながることがあります。口臭治療において、噛み合わせの管理は隠れた重要項目なのです。
こちらも読まれています:食生活の見直しで虫歯リスクを減らす方法:歯に優しい食事選びのポイント
8. 検査結果に基づいたオーダーメイド治療計画の立案
レントゲン、歯周検査、細菌検査、口臭測定、唾液検査…。これらすべてのデータが揃って初めて、歯科医師は「あなたの口臭の正体」を特定し、それを倒すための戦略を立てることができます。
口臭の原因は「歯周病7割、舌苔2割、その他1割」と言われますが、実際にはこれらが複雑に絡み合っています。だからこそ、画一的な治療ではなく、検査結果に基づいたオーダーメイドの治療計画が必要不可欠です。
原因別アプローチの選択
診断結果に応じて、どのような治療メニューが組まれるのか、代表的なパターンを整理しました。
「3DS」による最新の除菌療法
特に細菌の数が多い場合や、歯周病のリスクが高い場合に提案されるのが「3DS(Dental Drug Delivery System)」です。
これは、患者様専用のマウスピースを作成し、その中に殺菌効果のある薬剤を入れて装着することで、歯や歯茎に薬剤を直接浸透させる治療法です。うがい薬では流れてしまう成分を、長時間留まらせることができるため、口臭の原因菌を効率的に叩くことができます。
優先順位を決める
治療計画において重要なのは「順序」です。例えば、どんなに良い詰め物を入れても、土台となる歯茎が歯周病で膿んでいては意味がありません。
まずは「ニオイの緊急停止」として、歯石除去や仮歯への置き換えを行い、炎症を抑えてから、精密な被せ物や噛み合わせの治療へと進むのが一般的です。医師は最短ルートを示してくれますが、患者様の通院ペースや予算に合わせて調整することも可能です。
9. 現状の口内環境を患者様と共有するカウンセリング
検査が終わり、診断が出たら、いよいよカウンセリングです。ここでは、単に結果を聞くだけでなく、患者様自身が「自分の口の中で何が起きているのか」を深く理解し、納得することが何よりも重要です。
「見えない不安」を「見える事実」へ
口臭の悩みを持つ方の多くは、「周りにどう思われているだろう」「自分はすごく臭いんじゃないか」という漠然とした不安(自臭症の傾向)を抱えています。
カウンセリングでは、測定器の数値や顕微鏡の映像、口腔内写真などの「客観的なデータ」をモニターでお見せします。
「数値は正常範囲内ですよ」と言われれば、それだけで長年の心の重荷が下りる方もいらっしゃいます。逆に数値が高かったとしても、「ここが原因です」と特定されることで、「対処法があるんだ」という希望に変わります。感情ではなく事実に基づいて現状を共有することが、治療の第一歩です。
ライフスタイルの見直しを提案
口臭治療は、歯科医院での処置だけでは完結しません。なぜなら、口臭は毎日の生活習慣の結果として現れるものだからです。
カウンセリングでは、以下のような生活背景についても踏み込んでお話しします。
- ● 喫煙習慣: タバコは歯周病を悪化させ、独特の悪臭の原因となります。
- ● 食生活: 糖分の摂りすぎや、柔らかいものばかり食べる習慣は、菌の増殖を助けます。
- ● ストレス: 唾液を減らし、口臭を強くする大きな要因です。
耳の痛い話もあるかもしれませんが、これらを正直にお話しいただくことで、より効果的でリバウンドのない治療が可能になります。
10. 治療ゴールを設定し期間と費用の目安を提示
治療を始める前に、「どこまで治すのか(ゴール)」、「いつまでかかるのか(期間)」、「いくらかかるのか(費用)」を明確にしておくことは、安心して通院するために欠かせません。
ゴールの設定:数値目標と感覚目標
口臭治療のゴールは、人によって異なります。「測定器の数値をゼロにしたい」という方もいれば、「家族に臭くないと言われればOK」という方もいます。
一般的には、以下の3つを達成することを目標とします。
- 他人が不快に感じるレベルの口臭(病的口臭)の消失。(測定値の正常化)
- 歯周ポケットからの出血や排膿の停止。
- 患者様自身が自信を持って会話できるようになること。
治療期間の目安
原因や重症度によりますが、一般的な目安は以下の通りです。
- ● 軽度(歯肉炎・舌苔レベル): 1ヶ月〜2ヶ月程度。数回のクリーニングと指導で改善します。
- ● 中等度(歯周病治療が必要): 3ヶ月〜半年程度。歯茎の中の歯石取り(SRP)などが必要になります。
- ● 重度(外科処置や補綴やり直しが必要): 半年〜1年以上。じっくりと腰を据えて取り組む必要があります。
気になる費用の透明性
口臭治療には、「保険適用」の範囲で行えるものと、「自由診療(自費)」になるものがあります。
- ● 保険診療: 歯周病検査、レントゲン、歯石除去など、病気の治療として認められるもの。数千円程度。
- ● 自由診療: 精密な口臭ガス測定、唾液検査、3DS除菌、口臭ケア用品の処方など。数万円〜十数万円かかる場合があります。
本格的な口臭外来では、初診料や検査料がパッケージ化されていることもあります。後で「こんなにかかると思わなかった」とならないよう、カウンセリングの段階で必ず見積もりの提示を受け、納得した上で治療をスタートさせましょう。
自信を持って笑える日常を取り戻すために
ここまで、歯科医院で行う精密な口臭検査の内容から、診断、治療計画の立案までを詳しく解説してきました。 口臭は目に見えない問題だからこそ、一人で悩んでいると不安がどんどん膨らんでしまいます。しかし、現代の歯科医療には、その見えない敵を数値化し、科学的に撃退する技術があります。
この記事で最もお伝えしたかったことは、「口臭には必ず原因があり、原因が分かれば必ず対策がある」という事実です。「体質だから仕方がない」と諦める必要はありません。勇気を出して検査を受けることが、長く続いた悩みのトンネルから抜け出すための、確実な一歩となります。
読者の皆様に、明日から実践していただきたいアクションは以下の2つです。
- まずは手鏡で自分の舌を見てみてください。
白や黄色い苔(舌苔)がびっしりと付いていませんか? それがニオイの発生源の一つかもしれません。 - 「口臭検査を行っている歯科医院」を探して予約を入れる。
一般歯科ではなく、口臭測定器(オーラルクロマなど)を導入している医院を選ぶのがポイントです。
口臭が消えれば、会話の距離が縮まります。笑顔が増えます。それは単にお口の問題を解決するだけでなく、あなたの人生そのものを明るく前向きに変える力を持っています。ぜひ、専門家と一緒に、爽やかな息と自信を取り戻してください。
口臭検査・治療に関するよくある質問
A. 本格的なガス測定などは原則として「自由診療(自費)」となります。
歯周病の検査や治療は保険が効きますが、口臭測定器によるガス分析や、口臭専門外来でのカウンセリングは保険適用外となることが一般的です。費用は医院によって異なります。
A. 正確な数値を測るため、直前の飲食や歯磨きは控えてください。
一般的には検査の2時間前からは飲食、喫煙、ガム、歯磨き、洗口液の使用を禁止されることが多いです。また、ニンニクなど匂いの強い食事は前日から控えるのが無難です。
A. 「不快なニオイ」はなくせますが、生理的口臭は残ります。
生きている限り、誰にでも「生理的口臭(朝起きた時などのニオイ)」はあります。治療の目標は、これをゼロにすることではなく、他人が不快に感じるレベルの「病的口臭」をなくすことです。
A. プライバシーに配慮した医院を選べば可能です。
個室の診療室がある医院や、口臭外来を専門にしている医院であれば、他の患者様に会話を聞かれる心配はありません。予約時に個室希望を伝えておくと安心です。
参考ページ:根管治療の費用はいくら?保険適用と自費診療の違いを徹底解説

執筆者
内藤洋平
丘の上歯科醫院 院長
平成16年:愛知学院大学(歯)卒業
IDA(国際デンタルアカデミー)インプラントコース会員
OSG(大山矯正歯科)矯正コース会員
YAGレーザー研究会会員































